1970年の中ごろまで、先天性十二指腸閉鎖症の手術方法は、十二指腸空腸または閉鎖部の上下十二指腸間の側側吻合が標準手技と言われてきた。これら従来の手術方法では、術後吻合部の機能回復に時間がかかるため、食餌の経口摂取を開始するのが遅れ、その間の栄養失調により重大な結果をきたす患者もすくなくなかった。
1973年2月、当時ボストンフローティング小児病院のチーフレジデントとしてジョンフィッシャー教授に師事していたとき、十二指腸閉鎖症にC型食道閉鎖症を合併して産まれた患児が外部の病院から紹介されてきた。こんな場合、まず食道閉鎖の手術をして胃ろうを置き、翌日十二指腸閉鎖の手術をするのが、基準治療方針である。翌日になりさて十二指腸閉鎖の手術をするという段取りになったとき、折り悪く、フィッシャー教授はボストン市内のテレビ局でビデオ撮りのため外出、手術はチーフレジデントであるわたしが部下の研修医と一緒にすることになった。当時のチーフレジデントは、いまとちがって、単独で診療することが許されていた。
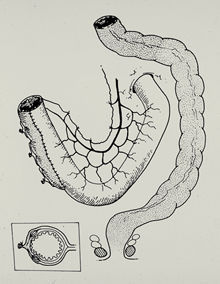
開腹してみると、閉鎖部上下の十二指腸には大きな口径差があり、腸の切開部を平行にならべ側側吻合にする従来手術では大きな口径の吻合を作るのが困難に思えた。術野を眺めているうちにパットひらめくものがあり、腸切開部を平行にならべると内径が狭くて具合が悪いなら、ぶっちがいに置いてみたらどうだろうと思いついた。決断したら実行あるのみ、手術は無事終了した。
ビデオ撮りがすんで戻ってきた教授と院内のカフェテリアで落ち合い、終えたばかりの手術手技の略図をテーブルのペーパーナプキンに描いて説明すると、教授は「これは私が君に期待した手術ではない」という。一瞬、背筋が寒くなったが、略図をじっと眺めていた教授は一言、「君のやったこの方法の方が、いままでの手術より理にかなっている。患者の経過をみることにしよう」といってくれたので、ほっとした。患児は2日のちにミルクを飲むようになり、7日目に退院した。
経静脈栄養がまだ試験段階にあった1973年、十二指腸閉鎖症の術後2日目に経口摂取を開始することは、当時の事情を知るひとなら判ることであるが、驚異的なことであった。従来法の手術では、1週間から10日たってもなかなか経口摂取の開始ができず、それが原因で栄養障害でなくなる患児もすくなくなかった。
フィッシャー教授は、ボストン市内はもとより全米の長老小児外科医に、こんな手術を知っているかと問い合わせてくれ、NOの回答が集まった時点で、「これは君が発案したオリジナルのキムラ手術だ。症例をかさねて英文論文で発表するように」といってくれた。うれしかった。その年の7月、神戸の兵庫こども病院外科に帰任し6例の経験を重ね同様の成績がえられたので、1976年サンフランシスコで開かれた太平洋小児外科学会に演題をだした。演題を出すにあたっては新吻合に名称がいる。吻合部の形からはたと思いついたのが、「ダイアモンド型吻合」であった。発表がおわると会場の片隅でUCLAのフォンカルスルード教授に肩をたたかれ、教授がエディターを勤めているArchives of Surgeryに原稿を投稿するようにといってもらった。フォンカルスルード教授の名前は以前からしっていたが、そのときが初対面の教授からかけてもらった言葉は、生涯忘れることはないだろう。
恩師フィッシャー教授が、あの日あの時テレビ局でビデオ撮りの予約がなかったら、ダイアモンド型吻合はうまれなかっただろう。このエピソードから「新手術手技を開発するためには、師はときどき留守にするがよい」という教訓をまなんだのだった。アイオワ大学教授に就任したあと、学生の講義でこのエピソードを話してやると、アメリカンの若者たちは目を輝かせ乗り出して耳をかたむける。「若者よ、目をひらき、耳をとぎすませ。そして、考えよ。新開発のチャンスはどこにでも、転がっている。それを掴むか見過ごすかは、君自身にかかっている」いささか気障なこの台詞も英語で語るとキザでなくなるのが、不思議である。
論文がArchives of Surgeryに掲載された翌年、タフツ大学のボストンフローティング小児病院からハーバード大学のボストン小児病院に移ったフィシャー教授は、当時兵庫県立こども病院のスタッフであったわたしを、客員教授として講演にまねいてくれた。並み居るハーバードの教授たちは、当時のわたしにとって雲の上の人、それでも気をとりなおしてダイアモンド型吻合法の由来から利点、成績を述べて講演を終えた。すると直ちに、一番まえに座っていたケンウェルチ教授が手をあげ、「なかなか面白いアイデアをありがとう。ボストン小児病院では、開院いらい350例の症例に十二指腸空腸吻合をおこなってきたが、なんら不都合はみられていない。だから、君の手術に変える必要をみとめない。今後も十二指腸空腸吻合を続けていくつもりだ」と辛らつなコメントをもらった。すると、直ちにチーフレジデントであったジョンノーズワージィが立ち上がり、「ドクターウェルチ、いまのあなたのコメントは間違っています。先週十二指腸空腸吻合手術をした二人の患者はまだ経口摂取をはじめていません。ダイアモンド型吻合を試してみたらいかがでしょうか」これを聞いてびっくりした。研修医が教授の手術方針を公衆の面前で批判することなど、日本では近代外科100年の歴史のなかでありえないことであった。論や説の批判は、あくまでも論と説の批判であって、それを唱える個人を攻撃したり誹謗することではない。この共通理解にたつているから、研修医あるいは学生が教授の唱える論や説にたいして堂々と反論、代案を提供できる。アメリカの大学や学会では、この自由言論のフォーラム(広場)があればこそ、優れた研究や技術開発が他を寄せ付けぬスピードで進展していくのである。これが、各国研究者たちにとって、アメリカの持つたとえようの無い魅力である。話をダイアモンド型吻合にもどすと、その日を境に、ボストン小児病院では、十二指腸閉鎖症の新生児はダイアモンド型吻合手術を受けるようになったそうである。
同じ年、西海岸のオレゴン大学から客員教授として招きをうけ、海をわたった。朝7時からの別のサブジェクトの講演を終えると、小児外科病棟の回診がまっていた。アメリカの大学医学部では、何科であっても客員教授の講演は朝一番に組むのが普通である。臨床科であれば病棟を回診してもらい、知見の交換をする。基礎医学科であれば、研究室をみてもらい、意見を交し合う。そのたびに方針を変更するから、しらぬ間に物事は変化する。1年前を振り返ってみると、あれと思うほど大きく変わっている場合もある。
3日まえに十二指腸閉鎖の手術を終えた新生児のベッドサイドにくると、回診をリードするチーフレジデントは、「この患者には、つい1年ほどまえにダレか(somebody)が論文発表したダイアモンド型吻合というのを施行しました。術後2日目の昨日からミルクを飲んでいます。この手術が紹介されるまえには、1週間はミルクが飲めず、管理に苦労しました」といって、うしろに立つ私をふりかえり、「ドクターキムラ、ところで、あなたは十二指腸閉鎖にはどんな手術をなさっています?」と、よくもたずねてくれたものである。しかし、チーフレジデントでは、論文の著者まで関心がなくてあたりまえ。「そのsomebodyとやらの手術をしています」と答えて横をみると、小児外科の準教授がチーフレジデントの背中を指でつついてしきりにウインクをしているが、後の祭り。「いいですよ。これからダイアモンド型吻合は別名“somebodyの手術”と呼ぶことにしましょう」。
Slide: 先天性十二指腸閉鎖症に対するダイヤモンド縫合手術